| Instituto de Investigación de Ciencias Aplicadas a la Actividad Física y del Deporte Universidad de Guadalajara | Dr. Gustavo Pineda Nava (México) |
Resumen La muerte súbita en el atleta se define como el fallecimiento no traumático, durante ejercicio, que se presenta dentro de la primera hora de haber iniciado los síntomas. Se estima que se tienen cuatro muertes de estas características, por cada millón de atletas por año en los Estados Unidos. Las entidades nosológicas que la causan son diferentes de acuerdo al grupo de edad al cual nos referimos; en menores de 35 años, la principal causa es la Miocardiopatía hipertrófica, y en mayores de 35 años, la causa es enfermedad ateroesclerótica coronaria. Existen otras menos frecuentes como las anormalidades congénitas de las arterias coronarias, displasia arritmogénica del ventrículo derecho, enfermedades valvulares, etc. La mejor forma de disminuir la incidencia de este evento es la prevención, utilizando medidas de evaluación a deportistas en forma general, incluyendo exámenes médicos y de gabinete. Ésto es, interrogatorio y exploración física completos, radiografía de tórax y electrocardiograma. Existen cuestionarios enfocados para valorar signos, síntomas y antecedentes cardiovasculares, que deben aplicarse a toda aquella persona que inicie con un programa de ejercicio físico, sea niño o adulto, y así encontrar en ellos, factores de riesgo que pongan en peligro su vida durante la práctica deportiva.
Palabras clave: Muerte súbita. Ejercicio. Enfermedad cardiovascular. Abstract Sudden cardiac death in the athlete is defined as non-traumatic death during exercise, within the first hour of the initiating symptoms. It is estimated that there are four deaths for every million athletes per year in the United States with these characteristics. The causes of the untimely death are different with regard to the age group that is being referred to; in < 35 years old, the principal cause is hypertrophic cardiomyopathy and in > 35 years old, the cause is coronary arteriosclerosis. There are other causes that are less frequent, like congenital disorders of the coronary arteries, arrhythmic dysplasia of the right ventricle, valvular diseases, etc. The best way to diminish the incidence of this event is prevention, using methods to evaluate the athletes, including clinical and laboratory exams. This is, a complete physical exploration and patient interrogation, thoracic x-ray and electrocardiogram. There is the existence of questioners focused to evaluate sings, symptoms and a cardiovascular history, that should be applied to everyone that starts an exercise program, whether it's a child or an adult, to find the risk factors that place in danger their lives during sports participation.
Keywords: Sudden death. Exercise. Cardiovascular disease.
Se tiene conocimiento de la Muerte Súbita relacionada con actividad física, desde el año 490 a. C. cuando el soldado griego Pheidippides murió al llegar a Atenas, después de haber corrido desde Maratón (1). La Muerte Súbita, constituye un suceso muy dramático, ya que involucra el fallecimiento de una persona activa y en la mayoría de los casos, en plena juventud.
Inicialmente fue tomado el término, para designar aquellos fallecimientos súbitos e inexplicables, simbolizados por la inocencia de la comunidad médica; en el atleta, se define como aquel deceso inesperado, no violento ni traumático, que se presenta instantáneamente o dentro de la primera hora de haberse iniciado los síntomas cuando se está realizando actividad física deportiva o inmediatamente después. Algunos autores prolongan el tiempo de evolución del cuadro hasta 6 horas después de haberse iniciado (2).
I. Presentación y frecuencia
La Muerte Súbita en población general, se presenta alrededor de 400,000 casos anualmente en los Estados Unidos (3,4). La presencia de este evento en el atleta es afortunadamente, poco frecuente y de acuerdo a las estadísticas reportadas, y tomando en cuenta los grupos estudiados, podemos concluir que en los Estados Unidos se observan 100 casos de muerte súbita durante ejercicio en atletas por año; con 25 millones de participantes en deportes competitivos en esa nación, corresponde entonces a 4 muertes por millón de atletas por año. En los estudiantes a nivel bachillerato, se tiene estimado que ocurra con un rango de 1:100,000 a 1:300,000 por año académico (2,5). En actividad física de forma recreativa, se tienen reportes de que se presenta una muerte por cada 887,526 horas de participación en actividades físicas (6); en otro estudio, en Rhode Island, entre corredores recreativos masculinos entre 30 a 64 años de edad, se observó un fallecimiento por cada 396,000 horas, o una por cada 7,620 corredores por año (7). En lo que se refiere a los corredores de maratón, se tiene estimado que existe de una a dos muertes anualmente en una población de 15,000 a 25,000 sujetos de esta disciplina (6). Se tiene el reporte de esquiadores y caminata en montaña en Austria y se observa una muerte súbita por cada 780,000 horas de caminata y 1'630,000 horas de esquiar (8). En cuanto al género, podemos decir que en los hombres es más frecuente que en las mujeres a razón de 0.75 y 0.13/100,000, respectivamente (9-11).
II. Clasificación
De acuerdo al mecanismo etiológico, la muerte súbita se puede clasificar de la siguiente manera (2, 12):
- Certera: aquellos casos en los cuales, durante la necropsia se identifique una evidencia anatómica obvia como su causa; por ejemplo un infarto al miocardio agudo o ruptura de aorta.
- Probable: en los sujetos en los cuales se encuentra un cambio anatómico que pudiera causar alteraciones secundarias, tales como la Hipertrofia concéntrica del ventrículo izquierdo o la Arteriopatía coronaria.
- Presumible: Aquellos casos en los cuales no se identifica una causa que directamente este involucrando a la muerte súbita; por ejemplo, Prolapso de la válvula mitral.
Existe otra forma de clasificar a los sujetos que presentan muerte súbita, y es de acuerdo a la edad de presentación; a saber, se divide en dos grandes grupos: a) menores de 35 años, y b) mayores de 35 años. Lo anterior es debido a que la frecuencia de patologías causantes es diferente. En el primer grupo, las enfermedades cardíacas congénitas constituyen la mayor proporción de causa de muerte, mientras que en el segundo grupo, la enfermedad coronaria ateroesclerótica es la principal etiología (2,3,13-20). Hay que tomar en cuenta que en la población general, el 80% de las muertes súbitas son atribuibles a una arritmia cardíaca, la cual puede ser causada por variados sustratos etiológicos (21).
III. Causas en menores de 35 años
Como ya se mencionó, las enfermedades cardíacas congénitas, son la causa principal de muerte súbita en menores de 35 años, siendo la Miocardiopatía hipertrófica asimétrica la que con mayor frecuencia es observada en dichos sujetos. También se encuentran otras patologías como: Displasia arritmogénica del ventrículo derecho, anomalías coronarias congénitas, Hipertrofia idiopática del ventrículo izquierdo, entre otras (Cuadro I).
a) Miocardiopatía hipertrófica
La Miocardiopatía hipertrófica es una enfermedad caracterizada por la alteración idiopática del miocardio que incluye la presencia de hipertrofia ventricular izquierda y/o derecha en ausencia de una causa cardíaca o sistémica, y que suele predominar la afectación sobre el tabique interventricular (22-24). La enfermedad es frecuentemente familiar y se caracteriza por la desorganización de miocitos y miofibrillas, el aumento de la matriz colágena y las alteraciones de las arterias coronarias intramiocárdicas. Algunos pacientes presentan gradientes intraventriculares y son frecuentes las alteraciones de la función diastólica ventricular, la isquemia miocárdica y las arritmias (22,25,26). Recientemente se han identificado mutación de nuevos genes causantes de la enfermedad, aparte de las ya encontradas en la cadena pesada de la 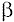 - miosina (14ql), están las de
- miosina (14ql), están las de 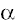 tropomiosina (15q2), en el gen de la troponina T cardíaca (1q3), así como en el locus 11 p13-q13 (24).
tropomiosina (15q2), en el gen de la troponina T cardíaca (1q3), así como en el locus 11 p13-q13 (24).
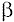 - miosina (14ql), están las de
- miosina (14ql), están las de 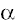 tropomiosina (15q2), en el gen de la troponina T cardíaca (1q3), así como en el locus 11 p13-q13 (24).
tropomiosina (15q2), en el gen de la troponina T cardíaca (1q3), así como en el locus 11 p13-q13 (24).
Clínicamente puede cursar asintomática o manifestarse por disnea, angina, síncope y muerte súbita. En el 47% de los pacientes, cursa asintomática antes de presentarse muerte súbita, y sólo el 7% presentan síncope previamente (27). En algunos casos, la enfermedad progresa hacia el deterioro de la función sistólica e insuficiencia cardíaca (23).
En un inicio, la Miocardiopatía hipertrófica era reconocida solo por sus características hemodinámicas, especialmente el gradiente en el tracto de salida ventricular izquierdo; sin embargo, el espectro de la enfermedad se ha ido ampliando con la identificación principal de dos formas de presentación: la obstructiva (de la eyección del ventrículo izquierdo) y la no obstructiva caracterizada principalmente por disfunción diastólica del mismo ventrículo (23, 28). La peor manifestación de la Miocardiopatía hipertrófica es la muerte súbita la cual es la principal causa de muerte condicionando más de la mitad de la mortalidad de estos pacientes, con una incidencia anual del 2-4% en adultos y del 4-6% en niños y adolescentes (27). Cuando se trata de la muerte súbita en atletas, la Miocardiopatía hipertrófica es causa en el 36% (29). Se identifican ciertos factores de riesgo para muerte súbita, en los que se encuentran: I) la edad, pues el riesgo de muerte súbita es significativamente mayor en niños y jóvenes, disminuyendo en etapas posteriores de la vida; II) así mismo, la historia familiar con miocardiopatía hipertrófica presenta una alta incidencia de muerte súbita precoz (30). No existe correlación entre el grado sintomático de los pacientes y el riesgo de muerte súbita, únicamente el síncope recurrente parece tener significado en niños y jóvenes con miocardiopatía hipertrófica (30). En algunos estudios se ha identificado el ejercicio como factor desencadenante de muerte súbita por diferentes mecanismos: I)aumento del tono adrenérgico, con mayor "obstrucción" del ventrículo izquierdo; II)taquicardia y vasodilatación periférica, con mayor dificultad al llenado diastólico, y III)inestabilidad eléctrica; es importante recalcar que la mitad de las muerte súbitas en atletas jóvenes se deben a la Miocardiopatía hipertrófica (23,27,30). Como consecuencia de estudios realizados en pacientes con Miocardiopatía hipertrófica considerados como de alto riesgo, se han podido identificar varios mecanismos potenciales que solos o combinados, pueden dar lugar a muerte súbita; estos mecanismos no son los mismos en todos los pacientes y probablemente son diferentes en niños y en adultos. Así mismo, algunos pueden tener una base hemodinámica mientras otros son arrítmicos. Entre los diferentes mecanismos que se han propuesto están: a)arritmias ventriculares, b)arritmias supraventriculares (como la fibrilación auricular) causantes de colapso cardíaco, c)bradicardias, d)isquemia severa (debida en parte a la escasa reserva coronaria secundaria a las alteraciones en los pequeños vasos coronarios intramiocárdicos), e)conducción aurículo-ventricular rápida (debida a la presencia de vías accesorias o no) y trastornos de la conducción (27,30,31). Por otra parte, en el estudio de Yoshida y cols.(32), proponen una relación entre los cambios electrocardiográficos sugestivos de isquemia subendocárdica durante el ejercicio y una respuesta anormal en la presión arterial, también durante la actividad física.
Las consecuencias hemodinámicas de estas anomalías electrofisiológicas pueden verse aumentadas por la presencia de obstrucción subaórtica, alteraciones de la función diastólica, por la respuesta a una arritmia ó a la propia taquicardia sinusal fisiológica que puede estar modulada por la anormal respuesta vascular periférica identificada en un 30-40% de los pacientes jóvenes, que presentan hipotensión de esfuerzo a pesar de aumentar normalmente el gasto cardíaco (30). Además de los factores hemodinámicos, la inestabilidad eléctrica del miocardio es un determinante importante de muerte súbita, esto influenciado probablemente por el grado de desorganización de las fibras miocárdicas (23,27,30,31,33). Frecuentemente existen además, anormalidades en las coronarias intramurales hasta en el 80% de los casos estudiados en necropsias. Las arterias tienen engrosadas las paredes (por aumento de la íntima y de la media) y su luz está reducida, siendo ésto, en grandes zonas miocárdicas (27). Se han podido identificar algunas alteraciones electrocardiográficas en este tipo de pacientes, tales como datos de crecimiento ventricular izquierdo, alteraciones de la repolarización con ondas T isoeléctricas, PR corto, arritmias ventriculares y supraventriculares (25, 34).
Existe una gran relación entre la actividad física y muerte súbita en los sujetos que padecen cardiomiopatía hipertrófica (27,28,30,31,33,35-38). Por lo anterior, se debe de diagnosticar en forma oportuna esta enfermedad y poder prevenir la muerte, limitando los riesgos de acuerdo a los lineamientos propuestos por la 26ª Conferencia de Bethesda (39,40).
b) Anomalías congénitas de las arterias coronarias
En lo que se refiere a las anomalías congénitas de las arterias coronarias, que constituyen la segunda causa en frecuencia de muerte súbita en atletas menores de 35 años, dichas anomalías pueden ser en su origen así como en su trayecto (cuadro II), además de que encontrar esta enfermedad in vivo, es desafortunadamente raro, ya que de lo contrario, podríamos actuar en consecuencia para prevenir la muerte (41). Se presenta con una frecuencia de 0.2 a 1.4% de la población sometida a coronariografía (18), pero en estudios de necropsia general se aprecia con un aumento hasta del 2.2% (20), con más alta frecuencia en hombres, encontrándose en un 81% (13). Es causante de muerte súbita en deportista con un porcentaje variable; puede ser según reportes que hablan desde el 12 al 14% (2), hasta un 19% de acuerdo como lo reporta Maron (29). De los casos con anomalías de la coronaria izquierda, el 57% presenta muerte súbita, en contraste con las anomalías de la coronaria derecha que solamente el 25% presentan muerte inesperada (42).
La anomalía más frecuentemente observada en este grupo de patologías, es el origen de la coronaria izquierda y derecha a partir del seno de Valsalva derecho (43). Existen otras formas de presentación enlistadas en el cuadro I, en donde también se observan como causas de muerte súbita, las arterias coronarias en túnel, las hipoplásicas y las que se encuentran con fístulas (43). En un estudio de Steinberg (44) se presentó una asociación de las anormalidades de las coronarias con la miocardiopatía hipertrófica en un 16%, en personas de 1-21 años de edad, que murieron súbitamente.
Aunque no se ha identificado totalmente el mecanismo de muerte súbita en los deportistas que presentan este tipo de anormalidades coronarias, se ha propuesto varias teorías: I) compresión de la coronaria entre la aorta y el tronco de la arteria pulmonar, II) el acodamiento de la coronaria, y III) espasmo arterial, llevando todo lo anterior a la presentación de arritmias ventriculares secundarias a isquemia miocárdica aguda (43,44).
c) Hipertrofia idiopática del ventrículo izquierdo
La hipertrofia idiopática del ventrículo izquierdo es la tercera causa de muerte súbita dentro de los deportistas y se identifica por presentar un exagerado crecimiento de las paredes ventriculares, teniendo una hipertrofia concéntrica con disminución de la cavidad ventricular, en forma simétrica (12). Ésta, puede ser una variante de la miocardiopatía hipertrófica, y en algunas ocasiones se le ha asociado a una hipertensión no diagnosticada previamente (43). En un estudio realizado por Maron y cols. (45), en atletas que murieron súbitamente, encontraron una frecuencia de presentación del 10%, que se asemeja a lo reportado por Maron y la Asociación Americana de Corazón (29), aunque existen reportes desde el 3.2% de frecuencia como causa de muerte súbita en atletas (46), hasta el 18%, reportado por Salem (47). Hay que hacer diferencia de la hipertrofia encontrada como una adaptación al ejercicio (48), y la observada en esta forma de patología; aunque la originada por actividad física también es importante por las dimensiones que puede alcanzar, el grado de hipertrofia encontrada en la idiopática, es hasta de 600gr, superando lo previsible por un alto nivel de entrenamiento (43,49-53). De igual manera, Maron (19) relaciona diversos criterios para distinguir entre la hipertrofia encontrada en el "corazón del atleta" y en la miocardiopatía hipertrófica, en donde valora los patrones inusuales de hipertrofia ventricular izquierda, dimensión de la cavidad ventricular izquierda, patrones electrocardiográficos, dimensión de la aurícula izquierda, género femenino, disminución de la hipertrofia con el desacondicionamiento y la historia familiar de la miocardiopatía hipertrófica, dejando una "zona gris" entre los dos grandes grupos, constituyendo un círculo de riesgo aumentado para poder definir entre lo patológico y lo fisiológico. Típicamente, presentan un grosor del séptum interventricular mayor de 15mm con disminución de la cavidad ventricular izquierda, no congruente con el otro parámetro (54).
d) Displasia arritmogénica del ventrículo derecho
Por otra parte, esta enfermedad es una importante causa de muerte súbita en el mundo, sobre todo en Europa, y especialmente en Italia. Existe un estudio del norte de Italia, en donde analizan las causas de muerte súbita en menores de 35 años de 1979 a 1996, y encuentran que la Displasia arritmogénica del ventrículo derecho es la patología más frecuente con el 22.4%, por encima de la Miocardiopatía hipertrófica (2.0%) y las anomalías del origen de las arterias coronarias (12.2%) (15). En contraparte, en el estudio realizado por Aguilera y cols. (55) en España, encuentra que esta causa de muerte súbita en menores de 35 años, representa solo el 6.8% de los casos revisados de los años 1991 a 1997. En dicho estudio, se encontró una predominancia muy marcada sobre el género masculino (95.2%), con una relación aproximada de 2:1.
La Displasia arritmogénica del ventrículo derecho es una enfermedad del músculo cardíaco de etiología desconocida caracterizada por inestabilidad eléctrica, debido a la presencia de atrofia muscular y remplazo del miocardio ventricular derecho por tejido adiposo o fibroadiposo (56,57). Aunque la etiología es desconocida, se ha encontrado una relación de tipo familiar, por lo que algunas investigaciones han podido identificar un defecto dentro del cromosoma 14q23-q24 (56,57).
Las características anatómicas en estudios autópsicos han observado disminución de los elementos contráctiles de la pared ventricular derecha y su sustitución por tejido adiposo, apareciendo fundamentalmente en el subepicardio del ápex, el infundíbulo y la zona subtricuspídea del mismo ventrículo, formando el llamado "triángulo de la displasia". Se han distinguido dos tipos histopatológicos: la lipomatosa y la fibrolipomatosa, esta última asociada a dilataciones aneurismáticas, cicatrices y adelgazamiento de la pared (57).
IV. Causas de muerte súbita en mayores de 35 años
Los atletas mayores de 35 años de edad, representan una población diferente en cuanto a las causas de presentación, aunque prácticamente son las mismas etiologías, la incidencia es disímil. En éstos, la enfermedad ateroesclerótica coronaria es con mucho, el principal motivo, observándose con menor porcentaje de presentación otras enfermedades como la miocardiopatía hipertrófica, enfermedad valvular e identificación de arritmias cardíacas (cuadro I). Esta causa representa aproximadamente el 80% de las muertes súbitas durante ejercicio en atletas de la edad antes mencionada (58). Generalmente se les observa, una enfermedad ateroesclerosa grave subyacente (43), es decir, lesiones obstructivas mayores del 75%.
Existen otras causas menos frecuentes de muerte súbita en atletas de este grupo de edad, como son: Prolapso de la válvula mitral (39,59), Estenosis aórtica (5,46,60) Miocarditis (45,61), Síndrome de Marfán (62), Síndrome células falciformes (63-66), trastornos del sistema de conducción cardíaca y arritmias (67-77), uso de la cocaína (5,78,79), uso de esteroides (80-84), Sarcoidosis (12,43), Conmoción cardíaca (85-87), enfermedad de Kawasaki (16), accidentes cerebro-vasculares (88,89), golpe por calor (88,90), enfermedades pulmonares incluyendo asma (91,92) y tumores intracardíacos (93).
V. Cuadro clínico
La poca frecuencia de síntomas prodrómicos, hacen que la muerte súbita aparezca como evento inicial, lo que hace más difícil su prevención (15,94). Alrededor de la tercera parte de los pacientes que sufren de muerte súbita, presentan algún tipo de síntomas prodrómicos (95), entre éstos, podemos encontrar: dolor precordial, palpitaciones, mareos, disnea, pre-síncope y síncope (45,96). Este último, es la manifestación en que mayor atención debemos de poner, ya que se relaciona muy estrechamente con muerte súbita (97).
Las dos categorías principales en que se puede clasificar al síncope son: el reflejo (vasovagal, ortostático, etc) y el cardíaco (mecánico o eléctrico) (98). Existe un tercer grupo, menos común, en que se contemplan las causas no cardiovasculares e inexplicables. Por otra parte, se calcula que alrededor de 0.16% al 4.7% de corredores de larga distancia, tienen síncope durante la competencia, debido a diversos factores tales como la deshidratación, obesidad, entrenamiento inadecuado, sobreentrenamiento, lesiones previas y la inadecuada aclimatación al momento de la carrera (99). Hablando de causas cardiovasculares, en la miocardiopatía hipertrófica, uno de sus principales síntomas es el síncope (27,37,100). No cabe duda, que siempre que se presenta este evento es dramático y deberá de evaluarse correctamente y en forma completa, para poder diagnosticar la causa desencadenante y prevenir la muerte súbita.
VI. Prevención
De lo anteriormente expuesto se deduce la necesidad de un examen exhaustivo a cada atleta, además de una meticulosa historia clínica para encontrar posibles factores de riesgo que predispongan la muerte súbita (27).
La realización de exámenes periódicos y completos a deportistas, para diagnosticar procesos morbosos que los pongan en riesgo a muerte súbita, es la única forma de poder prevenir tal evento. El propósito de estas valoraciones es encontrar sujetos con riesgo para presentar eventos cardiovasculares durante el ejercicio. Se han propuesto diferentes cuestionarios fáciles de realizar entre los grupos participantes de cualquier actividad física, de diferentes edades, aplicado por médicos y personal paramédico encargados de la atención directa de los deportistas, y en los que se pueden identificar cuales presentan riesgo alto y entonces derivarlos a especialistas.
Entre éstos, se encuentran principalmente el PAR Q & YOU, de la Sociedad Canadiense de Fisiología del Ejercicio (101), y la propuesta por la Asociación Americana de Corazón (AHA) y el Colegio Americano de Medicina del Deporte (ACSM) (cuadro III) (102). En dichos cuestionarios, el interrogatorio se enfoca a determinar la presencia de signos y síntomas cardiovasculares, que nos orienten al diagnóstico temprano de enfermedades y factores de riesgo para muerte súbita. Son 13 las preguntas recomendadas por el AHA, enfocadas a encontrar antecedentes de importancia cardiovascular, tales como: dolor de pecho, síncope/presíncope, falta de aire inexplicable, fatiga inexplicable asociada con el ejercicio, detección de soplo cardíaco, incremento de la presión arterial, historia familiar de muerte prematura, enfermedades cardiovasculares en parientes relativamente cercanos menores de 50 años, miocardiopatía hipertrófica, miocardiopatía dilatada, síndrome de QT largo, síndrome de Marfán, arritmias clínicamente importantes (29,103).
Simons (104) en su artículo de Prevención de Muerte Súbita, menciona que la disminución en la incidencia de ésta en atletas jóvenes, se debe a la implementación de la medicina preventiva, tal como lo refiere R. C. Cantu expresidente del Colegio Americano de Medicina del Deporte en Indianápolis.
Sobre la evaluación periódica de los atletas, se ha discutido mucho al respecto y en l996, se publicaron las recomendaciones por parte del AHA (29) y en 1998 un anexo (105), en donde se especifica que las valoraciones por medio de una historia clínica personal y familiar, así como la exploración física completa y detallada para atletas colegiales, deben realizarse por personal calificado antes de comenzar el entrenamiento y competencias y continuar con revisiones cada año en los siguientes 3-4 años. En los atletas a nivel universitario, cada 2 años deberá de efectuarse la evaluación posterior a la basal. Cuando se obtengan cambios en el estado médico o alguna anormalidad, se tendrá entonces la evidencia para enviar a especialista o solicitar exámenes de apoyo (105). El electrocardiograma y la radiografía de tórax, siguen siendo elementos muy importantes para valorar de primera intención a los deportistas (106).
Cuando se detectan anormalidades que pueden poner en riesgo la vida del deportista, nos debemos de apoyar en lo propuesto por el AHA y el ACSM en la 26ª Conferencia de Bethesda, en relación a cada uno de los task force.
Sigue constituyendo un gran dilema para el deportista el aceptar cuando se le niega la participación competitiva en su actividad favorita, pero tenemos que convencerlo de los dictámenes médicos, ya que contamos con la experiencia del basquetbolista Reggie Lewis' que tuvo muerte súbita sobre la duela, cuando previamente ya se le había notificado que debía restringir su actividad física (107).
Otro gran grupo de personas en las cuales debemos enfocar la prevención, son aquellas que siendo aparentemente sanas, están realizando o van a realizar un programa de acondicionamiento físico para mejora de su peso corporal, como coadyuvante en su apariencia física, o solamente en forma recreativa. Sobre todo, si se tratan de varones mayores de 40 años, o mujeres mayores de 50 años, de acuerdo a la Clase IIb de sujetos asintomáticos y Clase I en estudios pediátricos con factores de riesgo y que van a iniciar un programa de ejercicio (108). Los riesgos de complicaciones o de muerte súbita son mayores cuando la actividad física es vigorosa; ésto hay que tomarlo en cuenta para poder solicitar la prueba de esfuerzo o algún otro estudio complementario (109). Nunca hay que olvidar los procesos por los que pasa un sujeto en el momento de la práctica deportiva, que pueden aumentar el riesgo de muerte súbita por un mal entrenamiento, tales como la deshidratación, desequilibrio electrolítico, aumento de la presión arterial, etc. Es por ello que siempre deben de ser apoyados por un entrenador calificado, además de tener una revisión médica, para poder disminuir el riesgo de complicaciones precipitadas por el ejercicio, y aprovechar los beneficios del ejercicio en personas con enfermedad cardíaca en prevención primaria y secundaria (110). En un estudio realizado en 10,540 atletas, estudiantes en la ciudad de Iowa, encontraron que 20 personas tenían razones cardiovasculares para impedirles el ejercicio físico; además, en 442 sujetos se les restringió su actividad (111). Ésto demuestra la facilidad de descubrir factores que ponen en riego la vida del deportista durante el ejercicio físico. Los deportistas más jóvenes son más difíciles de convencer que aquellos de edad madura para que disminuyan o suspendan la actividad física, por diversas razones que envuelven al joven (112).
El tomar una decisión como la antes mencionada, requiere de tener conocimientos amplios de la medicina del deporte, porque involucra aspectos médicos, psicológicos, legales, económicos y sociales, y cada persona o grupo relacionado con el deportista debe de asumir el rol que le corresponde para el cuidado médico integral del atleta (113-116). Las contraindicaciones que se pueden tener ante un deportista para que realice ejercicio físico, son muy específicas y atañen directamente a factores que ponen en riesgo su vida, que hablando de aspectos cardiovasculares, las principales son las enfermedades congénitas o la coronaria ateroesclerótica, las cuales, identificándolas, se deben enviar los pacientes a manejo por un especialista (117-121). Es muy importante tener en cuenta que las consideraciones que se hagan sobre un atleta en relación con la disminución o cese de la actividad física, son sólo recomendaciones, y deberán de ser valoradas por el propio atleta, su familia, su entrenador, y en su caso, la escuela a la que pertenece, para determinar entonces, que actitud tomar más adelante con el sujeto afectado (122).
En forma similar a lo que se realiza en otras partes del mundo, por ejemplo en Italia y España (123), en nuestra institución llevamos a cabo dos tipos de valoración médico deportiva para la autorización de realización de actividad y física y deportes: el primario, en el cual se le realiza historia clínica general basándonos en la exploración física completa y en un cuestionario escrito sobre antecedentes patológicos de importancia principalmente cardiovascular; elsecundario, en el cual se aplica una revisión cardiológica especializada, electrocardiograma de reposo y prueba de esfuerzo. En grupos de deportistas de alto rendimiento, se les agrega ecocardiograma a la batería de estudios practicados. Solamente cuando es necesario y de acuerdo a los hallazgos en las revisiones, se les solicita monitoreo electrocardiográfico Holter, prueba de mesa basculada, angiografía coronaria o estudio electrofisiológico. Cuando una persona es inicialmente revisada en forma primaria, y se le encuentran alteraciones sugestivas de cardiopatía, o datos de riesgo para muerte súbita, es enviado a la valoración secundaria.
Un aspecto muy importante es el implementar el equipo médico de apoyo para resucitación cardiopulmonar dentro de la institución deportiva que se trate, para que sepan actuar eficaz y eficientemente en el momento de presentarse un problema médico mayor. Este equipo médico consiste en el personal y el material adecuado y completo para poder suministrar una resucitación oportuna (124-126).
VII. Conclusión
La muerte súbita es un fenómeno con baja incidencia de presentación, pero que debemos de poner mucha atención en la prevención de ella, por medio de los exámenes médicos a toda persona con actividad física que presente síntomas, para ir limitando aún más su aparición. Creemos que la utilización de cuestionarios enfocados para la detección de antecedentes y/o síntomas cardiovasculares son fundamentales, para evaluar a grandes grupos de personas, como lo son en escuelas o asociaciones deportivas, en las que es necesario dejar al descubierto posibles factores de riesgo, para después evaluar clínicamente y en forma integral al sujeto que presente probabilidades de sufrir eventos mayores.
Es muy importante, que cuando encontremos alguna alteración en el sujeto, valoremos la necesidad de enviarlo con un especialista para su manejo integral, apoyándonos en las recomendaciones propuestas en la 26ª Conferencia de Bethesda.
Figura 1
Causas de muerte súbita < 35 años
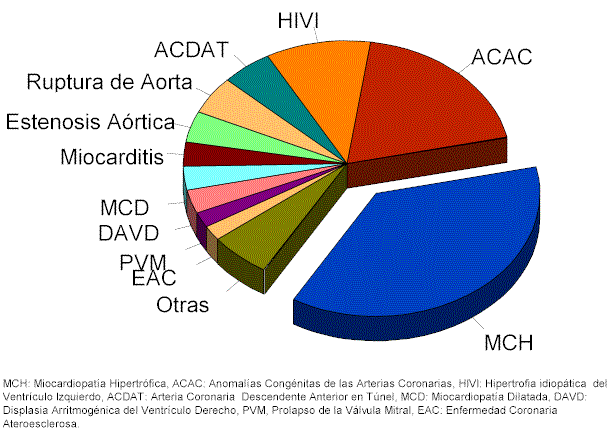
Causas de muerte súbita > 35 años
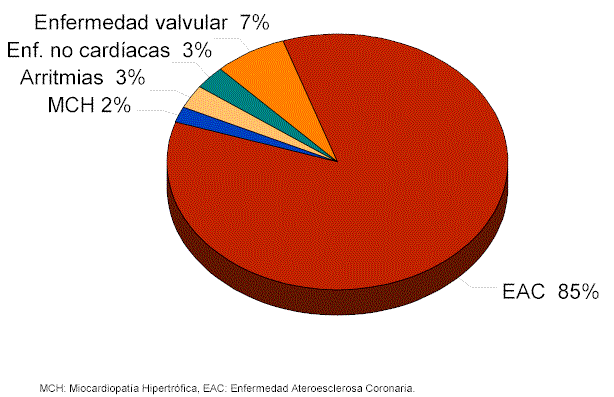
Causas de Muerte Súbita en el Atleta

Anomalías Congénitas de las Arterias Coronarias

Cuestionario del AHA/ACSM para evaluación preparticipación
en instalaciones para el acondicionamiento físico/salud

Bibliografía
- Estes M. Sudden death in young athletes (letter). N Engl J Med 1995; 333: 380-1.
- Futterman LG, Myerburg R. Sudden death in athletes. An update. Sports Med 1998; 26: 335-50.
- Winget JF, Capeless MA, Ades PA. Sudden death in athletes. Sports Med 1994; 18: 375-83.
- Kannel WB, Wilson PWF, D'Agostino RB, Cobb J. Sudden coronary death in women. Am. Heart J 1998; 136: 205-12.
- Maron BJ. Cardiovascular risk to young persons on the athletic field. Ann Intern Med 1998; 129: 379-86.
- Sherman C. Sudden death during exercise, how great is the risk for middle-aged and older adults?. Phys Sportsmed 1993; 21 (9): 93-102.
- Thompson PD. Athletes, athletics, and sudden cardiac death. Med Sci Sports Exerc 1993; 25: 981-4.
- Burtscher M. Sudden cardiac death during mountain hiking and downhill skiing (Letter). N Engl J Med 1993;329:1738-9.
- Thornton J. Overcoming "protected child syndrome", kids, exercise, and chronic illness. Phys Sportsmed 1997; 25 (11): 97-100.
- MacAuley D. Does preseason screening for cardiac disease really work?: the british perspective. Med Sci Sports Exerc 1998; 30 Suppl: S345-50.
- Maron BJ, Gohman TE, Aeppli D. Prevalence of sudden cardiac death during competitive sports activities in Minnesota high school athletes. JACC 1998; 32: 1881-4.
- Burke AP, Farb A, Virmani R. Causas de muerte súbita en deportistas. En: Crawford MH, Maron BJ, editores. Clínicas cardiológicas de norteamérica. El corazón del deportista. Phyladelphia: McGraw-Hill Interamericana; 1992. p. 311-25.
- Iñiguez RA, Macaya MC, Alfonso MF, San Román CJ, Goikolea RG, Zarco GP. Anomalías congénitas del origen de las arterias coronarias: un reto diagnóstico. Rev Esp Cardiol 1991; 44:161-7.
- Comfort SR, Curry RC, Roberts WC. Sudden death while playing tennis due to a tear in ascending aorta (without dissection) and probable transient compression of the left main coronary artery. Am J Cardiol. 1996; 78: 493-5.
- Corrado D, Basso C, Schiavon M, Thiene G. Screening for hypertrophic cardiomyopathy in young athletes. N Engl J Med 1998; 339: 364-9.
- Franklin BA, Fletcher GF, Gordon NF, Noakes TD, Ades PA, Balady GJ. Cardiovascular evaluation of the athlete. Issues regarding performance, screening and sudden cardiac death. Sports Med 1997;24:97-119.
- Cantu RC. Congenital cardiovascular disease--the major cause of athletic death in high school and college. Med Sci Sports Exerc 1992; 24:279-80.
- Gómez-Aldavarí GR, Muñoz GJ, Sanchís FJ, Insa PL, Casans TI, Valls SA, et al. Arteria coronaria única desde seno de valsalva derecho. Una causa poco frecuente de isquemia miocárdica. Rev Esp Cardiol 1998; 51: 847-9.
- Maron BJ, Pelliccia A, Spirito P. Cardiac disease in young trained athletes. Insights into methods for distinguishing athlete's heart from structural heart disease, with particular emphasis on hypertrophic cardiomyopathy. Circulation 1995; 91: 1596-601.
- Frescura C, Basso C, Thiene G, Corrado D, Pennelli T, Angelini A, et al. Anomalous origin of coronary arteries and risk of sudden death: a study based on an autopsy population of congenital heart disease. Human Pathol 1998; 29: 689-95.
- Rodríguez E, Viñolas X. Causas de muerte súbita. Problemas a la hora de establecer y clasificar los tipos de muerte. Rev Esp Cardiol 1999;52:1004-14.
- Lado PM. Clasificación y patrones morfológicos de la miocardiopatía hipertrófica. Rev Esp Cardiol 1995; 48: 754-61.
- Sáenz CC, Tello MR, Delgado JJ, Gómez PC, Gómez SM, González CE. Historia natural de la miocardiopatía hipertrófica. Rev Esp Cardiol 1996; 49: 214-25.
- Reyes A, Diéguez JL, de Teresa E, Espinosa S. Alteraciones genéticas en la etiopatogenia de la miocardiopatía hipertrófica. Perspectivas terapéuticas. Rev Esp Cardiol 1995; 48: 677-85.
- Almenar L, Martí S, Roldán I, Miró V, Díez JL, Osa A, et al. Miocardiopatía hipertrófica obstructiva y no obstructiva: diferencias clínicas, electrocardiográficas y ecocardiográficas. Rev Esp Cardiol 1996; 49: 423-31.
- Maron BJ. Hypertrophic cardiomyopathy in athletes. Catching a killer. Phys Sportsmed 1993; 21 (9): 83-91.
- Alfonso F. Muerte súbita en la miocardiopatía hipertrófica. Rev Esp Cardiol 1996; 49: 288-304.
- López M, Tascón J, Albarrán A, Arribas F, Alonso M, García-Cosío F. Alteraciones hemodinámicas y electrofisiológicas en la miocardiopatía hipertrófica. Rev Esp Cardiol 1996; 49: 56-68.
- Maron BJ, Thompson PD, Puffer JC, McGrew CA, Strong WB, Douglas PS, et al. Cardiovascular preparticipation screening of competitive athletes: a statement for health professionals form the sudden death committee (clinical cardiology) and congenital cardiac defects committee (cardiovascular disease in the young), American Heart Association. Circulation 1996; 94; 850-6.
- Penas LM, Castro BA. Miocardiopatía hipertrófica asintomática. Argumentos a favor de su tratamiento. Rev Esp Cardiol 1995; 48: 522-7.
- Brugada J. Muerte súbita en la miocardiopatía hipertrófica. Rev Esp Cardiol 1998; 51: 991-6.
- Yoshida N, Ikeda H, Wada T, Matsumoto A, Maki S, Muro A, et al. Exercise-induced abnormal blood pressure responses are related to subendocardial ischemia in hypertrophic cardiomyopathy. JACC 1998;32:1938-42.
- Alfonso F. Miocardiopatía hipertrófica asintomática. Argumentos en contra de su tratamiento. Rev Esp Cardiol 1995; 48: 514-21.
- Gómez-Marino, MA, Rodríguez CA, Méndez A. Miocardiopatía Hipertrófica con ondas T isoeléctricas. Rev Esp Cardiol 1996; 49: 567-79.
- Brandenburg RO. Syncope and sudden death in hypertrophic cardiomyopathy (letter). JACC 1990; 15: 962-4.
- Nienaber CA, Hiller S, Spielmann RP, Geiger M, Kuck K. Syncope in hypertrophic cardiomyopathy: multivariate analysis of prognostic determinants. JACC 1990; 15: 948-55.
- Díaz de la Vega VM. En la miocardiopatía hipertrófica asimétrica, ¿existe obstrucción verdadera al flujo de sangre en el tracto de salida del ventrículo izquierdo?(carta). Arch Inst Cardiol Mex 1984; 54: 427-30.
- Luengo CM, Jiménez AA, Pabón P, Saéz A, Santos I, Nieto F, et al. Actitud clínica ante el paciente con miocardiopatía hipertrófica. Rev Esp Cardiol 1996; 49: 457-69.
- Maron BJ, Isner JM, McKenna WJ. Hypertrophic cardiomyopathy, myocarditis, and other myopericardial diseases and mitral valve prolapse. Med Sci Sports Exerc 1994; 26 Suppl: S261-7.
- Zipes DP, Garson A. Arrhythmias. Med Sci Sports Exerc 1994; 26 Suppl: S276-S283.
- Zeppilli P, Russo AD, Santini C, Palmieri V, Natale L, Giordano A, et al. In vivo detection of coronary artery anomalies in asymptomatic athletes by echocardiographic screening. Chest 1998; 114: 89-93.
- Taylor AJ, Byers JP, Cheirtlin MD, Virmani R. Anomalous right or left coronary artery from the contralateral coronary sinus: "high-risk" abnormalities in the initial coronary artery course and heterogeneous clinical outcomes. Am Heart J 1997; 133: 428-35.
- Virmani R, Burke AP, Farb A, Kark JA. Causas de muerte súbita en los deportistas de competición jóvenes y de mediana edad. En: Crawford MH, Maron BJ, editores. Clínicas cardiológicas de norteamérica. El corazón del deportista y la enfermedad cardiovascular. Philadelphia: McGraw-Hill Interamericana; 1997. p. 483-513.
- Steinberger J, Lucas RV, Edwards JE, Titus JL. Causes of sudden unexpected cardiac death in the first two decades of life. Am J Cardiol 1996; 77: 992-5.
- Maron BJ, Shirani J, Poliac LC, Mathenge R, Roberts WC, Mueller FO. Sudden death in young competitive athletes. Clinical, demographic, and pathological profiles. JAMA 1996; 276: 199-204.
- Williams CC, Bernhardt DT. Syncope in athletes. Sports Med 1995; 19: 223-34.
- Salem DN. Sudden cardiac death among athletes, although rare, can be prevented. New England Medical Center (serial online) 1997 [cited 1998 April 06];. Available from: URL: http: //www.nemc.org/home/profesionals/prognote/97q3/salem.htm
- Morganroth J, Maron BJ, Henry WL, Epstein SE. Comparative left ventricular dimensions in trained athletes. Ann Int Med 1975; 82; 521-4.
- Abergel E, Tase M, Bohlender J, Menard J, Chatellier G. Which definition for echocardiographic left ventricular hypertrophy?. Am J Cardiol 1995; 75: 498-502.
- Perrault H, Turcotte RA. Exercise-induced cardiac hypertrophy. Fact or fallacy? Sports Med 1994; 17: 288-308.
- Zarco P. Conceptos de hipertrofía ventricular izquierda: las fronteras entre fisiología y patología. Rev Esp Cardiol 1993; 46: 607-15.
- Lewis JF, Maron BJ, Diggs JA, Spencer JE, Mehrotra PP, Curry CL. Prepartipation echocardiographic screening for cardiovascular disease in a large, predominantly black population of collegiate athletes. Am J Cardiol 1989; 64: 1029-33.
- Urhausen A, Kindermann W. Echocardiographic findings in stregth- and endurance-trained athletes. Sports Med 1992; 13: 270-84.
- Pelliccia A, Maron BJ, Spataro A, Proschan MA, Spirito P. The upper limit of physiologic cardiac hypertrophy in highly trained elite athletes. N Engl J Med 1991; 324: 295-301.
- Aguilera B, Suárez MP, Morentin B. Miocardiopatía arritmogénica como causa de muerte súbita en España. Presentación de 21 casos. Rev Esp Cardiol 1999;52:656-62.
- Basso C, Thiene G, Corrado D, Angelini A, Nava A, Valente M. Arrythmogenic right ventricular cardiomyopathy: displasia, dystrophy, or myocarditis?. Circulation 1996; 94: 983-91.
- Brugada J, Mont L, Brugada R. Displasía arritmogénica del ventrículo derecho. Rev Esp Cardiol 1997; 50: 541-7
- Zipes DP, Wellens HJ. Sudden cardiac death. Circulation 1998; 98: 2334-51.
- Washington RL. Mitral valve prolapse in active youth. Phys Sportsmed 1993; 21(1): 136-44.
- Fuller CM, McNulty CM, Spring DA, Arger KM, Bruce SS, Chryssos BE, et al. Prospective screening of 5,615 high school athletes for risk of sudden cardiac death. Med Sci Sports Exerc 1997; 29: 1131-8.
- Francis GS. Viral myocarditis. Detection and management. Phys Sportsmed 1995; 23(7): 63-8.
- Braverman AC. Exercise and the Marfan syndrome. Med. Sci Sports Exerc. 1998; 30 Suppl: S387-95.
- Kerle KK, Runkle GP. Sickle cell trait and sudden death in athletes (letter). JAMA 1996; 276: 1472.
- Browne RJ. Sickle cell trait and sudden death. Sports Med 1994; 18: 373-4.
- Eichner ER. Sickle cell trait, heroic exercise, and fatal collapse. Phys Sportsmed 1993; 21 (7): 51-64.
- Gallais DL, Bile A, Mercier J, Paschel M, Tonellot JL, Dauverchain J. Exercise-induced death in sickle cell trait: role of aging, training, and deconditioning. Med Sci Sports Exerc 1996; 28: 541-4.
- Cantwell JD, Watson A. Does your Wolff-Parkinson-White patient need to slow down?. Phys Sportsmed 1992; 20 (7): 115-29.
- Oakley DG, Oakley CM. Significance of abnormal electrocardiograms in highly trained athletes. Am J Cardiol 1982; 50: 985-9.
- Cantwell JD. Rhythm abnormalities in a young executive. Phys Sportsmed 1993; 21 (12): 51-2.
- Brugada J, Brugada R, Brugada P. Síndrome del bloqueo de rama derecha, elevación del segmento ST de V1 a V3 y muerte súbita cardíaca. Rev Esp Cardiol 1998; 51: 169-70.
- Holly RG, Shaffrath JD, Amsterdam EA. Electrocardiographic alterations associated with the hearts of athletes. Sports Med 1998; 25: 139-48.
- Kelly TM. Exercise testing and training of patients with malignant ventricular arrhythmias. Med Sci Sports Exerc 1995; 28: 53-61.
- Zehender M, Meinertz T, Keul J, Just H. ECG variants and cardiac arrhythmias in athletes: clinical relevance and prognostic importance. Am Heart J 1990; 119: 1378-91.
- Boraita PA, Serratosa FL. "El corazón del deportista": hallazgos electrocardiográficos más frecuentes. Rev Esp Cardiol 1998; 51: 356-68.
- Eisenberg SJ, Scheinman MM, Dullet NK, Finkbeiner WE, Griffin JC, Eldar M, et al. Sudden cardiac death and polymorphous ventricular tachycardia in patients with normal QT intervals and normal systolic cardiac function. Am J Cardiol 1995; 75: 687-92.
- Algra A, Tijssen JG, Roelandt JR, Pool J, Lubsen J. QT interval variables from 24 hour electrocardiography and the two year risk of sudden death. Br Heart J 1993; 70: 43-8.
- Price G, Koipelman HA. Nonsustained ventricular tachycardia in active individuals. Phys Sportsmed 1991; 19 (1): 41-9.
- Freire CE, Penas LM, Castro BA. Cocaína y corazón. Rev. Esp Cardiol 1998; 51: 396-401.
- Kelly KP, Han DH, Fellingham GW, Winder WW, Conlee RK. Cocaine and exercise: physiological responses of cocaine-conditioned rats. Med Sci Sports Exerc 1995; 27: 65-72.
- Ferenchick GS, Kirlin P, Potts R. Steroids and cardiomyopathy. How strong a connection?. Phys Sportsmed 1991; 19 (9): 107-10.
- Melchert RB, Welder AA. Cardiovascular effects of androgenic-anabolic steroids. Med Sci Sports Exerc 1995; 27: 1252-62.
- Lenders JW, Demacker PN, Vos JA, Jansen PL, Hoitsma AJ, Laar AV, et al. Deleterious effects of anabolic steroids on serum lipoproteins, blood pressure, and liver function in amateur body builders. Int J Sports Med 1988; 9: 19-23.
- Catlin D, Wright J, Pope H, Liggett M. Assessing the threat of anabolic steroids. Phys Sportsmed 1993; 21 (8): 37-44.
- Huie MJ. An acute myocardial infarction occurring in an anabolic steroid user. Med Sci Sports Exerc 1994; 26: 408-13.
- Link MS, Ginsburg SH, Wang PJ, Kirchhoffer JB, Berul CI, Estes AM, et al. Commotio cordis. Cardiovascular manifestations of rare survivor. Chest 1998; 114: 326-8.
- Link MS, Wang PJ, Pandian NG, Bharati S, Udelson JE, Lee MY, et al. An experimental model of sudden death due to low-energy chest-wall impact (commotio cordis). N Engl J Med 1998; 338: 1805-11.
- Maron BJ, Poliac LC, Kaplan JA, Mueller FO. Blunt impact to the chest leading to sudden death from cardiac arrest during sports activities. N Engl J Med 1995; 333: 337-42.
- Van Camp SP, Bloor CM, Mueller FO, Cantu RC, Olson HG. Nontraumatic sports death in high school and college athletes. Med Sci Sports Exerc 1995; 27: 641-7.
- Koll HW, Powell KE. What is exertion-related sudden cardiac death?. Sports Med 1994; 17: 209-12.
- Hubbard RW, Armstrong LE. Hyperthermia: new thoughts on an old problem. Phys Sportsmed 1989; 17 (6): 97-113.
- Erickson SM, Rich BS. Pulmonary and chest wall emergencies. On-site treatment of potentially fatal conditions. Phys Sportsmed 1995; 23(11): 95-104.
- Bernhardt DT, Landry GL. Chest pain in active young people. Is it cardiac?. Phys Sportsmed 1994; 22 (6): 70-85.
- DiMarco JP, Haines DE. Sudden cardiac death. Curr Probl Cardiol 1990; 15 (4): 183-232.
- Maron BJ, Poliac LC, Roberts WO. Risk for sudden cardiac death associated with marathon running. JACC 1996; 28: 428-31
- Cheitlin MD. Evaluating athletes who have heart symptoms. Phys Sportsmed 1993; 21 (3): 150-62.
- Simons SM, Moriarity J. Hypertrophic cardiomyopathy in a college athlete. Med Sci Sports Exerc 1992; 24: 1321-4.
- Hargarten K. Syncope in athletes. Life-threatening or bening?. Phys Sportsmed 1991; 19 (7): 33-6.
- Cantwell JD, Varughese A, Pettus CW. Cardiovascular syncope. Which patients can resume exercise?. Phys Sportsmed 1992; 20 (1): 81-92.
- Gerstein SM. Risk factors for collapse of runners. A report on the 1988 Toronto marathon. Phys Sportsmed 1990; 18(12): 72-85.
- Tascón JC, Kabbani Z, Albarrán A, Carnero A, Rodríguez J. Impacto de la estimulación cardíaca eléctrica sobre la función ventricular y la historia natural de los pacientes con miocardiopatía. Rev Esp Cardiol 1996; 49: 598-608.
- Kenney WL. Health screening and risk stratification. En: Mahler DA, Frelicher VF, Miller NH, York TD, ed. ACSM's Guidelines for exercise testing and prescription. Fifth ed. Media PA: Williams and Wilkins; 1995. p. 12-28.
- American College of Sports Medicine and American Heart Association. Recommendations for cardiovascular screening, staffing, and emergency policies at health/fitness facilities. Joint position statement. Med Sci Sports Exerc 1998; 30: 1009-18.
- Schnirring L. Study critiques cardiac screening of athletes. Time for national standard? (letter). Phys. Sportsmed 1998; 26(9): 15-7.
- Simons SM, Berry J. Preventing sudden death. The role of automated defibrillators. Phys Sportsmed 1993; 21 (10): 53-9.
- Maron BJ, Thompson PD, Puffer JC, McGrew CA, Strong WB, Douglas PS, et al. Cardiovascular preparticipation screening of competitive athletes: addendum. An addendum to a statement for health professionals from the sudden death committee (council on clinical cardiology) and the congenital cardiac defects committee (council on cardiovascular disease in the young), American Heart Association. Circulation 1998; 97: 2294.
- Cantwell JD. Preparticipation physical evaluation: getting to the heart of the matter. Med Sci Sports Exerc 1998; 30 Suppl: S341-4.
- Van Camp SP. What can we learn from Reggie Lewis' death?. Phys Sportsmed 1993; 21(10): 73-97.
- Gibbons RJ, Balady GJ, Beasley JW, Bricker JT, Duvernoy WF, Froelicher VF, et al. ACC/AHA guidelines for exercise testing: executive summary: a report of the American College of Cardiology/American Heart Association task force on practice guidelines (committee on exercise testing). Circulation 1997; 96: 345-354
- Fletcher GF, Balady G, Froelicher VF, Hartley LH, Haskell WL, Pollock ML. Exercise standards. A statement for healthcare professionals from the American Heart Association. Circulation 1995; 91: 580-615.
- Franklin BA, Blair SN, Haskell WL, Thompson PD, Van Camp SP. Exercise and cardiac complications, do the benefits outweigh the risks?. Phys Sportsmed 1994; 22 (2): 56-88.
- Magnes SA, Henderson JM, Hunter SC. What conditions limit sports participation?. Experience with 10,540 athletes. Phys Sportsmed 1992; 20(5): 143-60.
- Allison TG. Counseling athletes at risk for sudden death. Phys Sportsmed 1992; 20 (6): 140-9.
- Levine BD, Stray-Gundersen J. The medical care of competitive athletes: the role of the physician and individual assumption of risk. Med Sci Sports Exerc 1994; 26: 1190-2.
- Sallis RE, Massimino F. Sports medicine and managed care. A positive partnership. Phys Sportsmed 1995; 23(4): 33-5.
- Maron BJ. Sudden death in young athletes. Lessons from the Hank Gathers affair (letter). N Engl J Med 1993; 329: 55-7.
- Hutter AM. Cardiovascular abnormalities in the athletes: the role of the physician. Med Sci Sports Exerc 1994; 26 Suppl: S227-9.
- Moeller JL. Contraindications to athletic participation. Cardiac, respiratory, and central nervous system conditions. Phys Sportsmed 1996; 24 (8): 47-58.
- Maron BJ, Mitchell JH. Revised eligibility recommendations for competitive athletes with cardiovascular abnormalities. Med Sci Sports Exerc 1994; 26 Suppl:S223-6.
- McGrew CA. Insights into the AHA scientific statement concerning cardiovascular prepartipation screening of competitive athletes. Med Sci Sports Exerc 1998; 30 Suppl: S351-3.
- Kronisch RL, Flowers FM, Ball RT. Medicolegal challenges of advising at-risk patients. The example of Marfan's syndrome. Phys Sportsmed 1994; 22 (9): 37-44.
- Mitten MJ, Maron BJ. Legal considerations that affect medical eligibility for competitive athletes with cardiovascular abnormalities and acceptance of Bethesda conference recommendations. Med Sci Sports Exerc 1994; 26 Suppl: S238-41.
- Maron BJ, Brown RW, Mcgrew CA, Mitten MJ, Caplan AL, Hutter AM. Ethical, legal, and practical considerations impacting medical decision-making in competitive athletes. Med Sci Sports Exerc 1994; 26 Suppl: S230-7.
- Boraita A, Serratosa F. Muerte súbita en el deportista. Requerimientos mínimos antes de realizar deporte de competición. Rev Esp Cardiol 1999;52:1139-45.
- Rubin A, Araujo D. Advanced cardiac life support. Phys Sportsmed 1995; 23(8): 29-35.
- Rubin A. Emergency equipment. What to keep on the sidelines. Phys Sportsmed 1993; 21(9): 47-54.
- Araujo D, Rubin A. Instituting the updated CPR protocol. The team phsysician's role. Phys Sportsmed 1994; 22(7): 51-6.

No hay comentarios:
Publicar un comentario